Patologías más habituales en Cirugía Ortopédica
Síndrome Subacromial
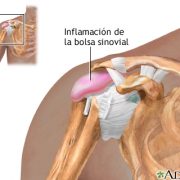
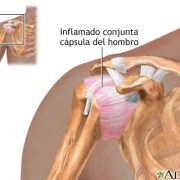
 El síndrome subacromial es la dolencia más frecuente del hombro. Se define como la irritación de los tendones que forman el manguito de los rotadores a su paso por el canal coracoacromial.
El síndrome subacromial es la dolencia más frecuente del hombro. Se define como la irritación de los tendones que forman el manguito de los rotadores a su paso por el canal coracoacromial.
Causas
Los factores que pueden favorecer la lesión de los tendones del manguito son:
- Vasculares: La denominada «zona crítica», es una pequeña zona localizada medialmente a 1 cm. de la inserción del manguito rotador de relativa avascularidad produciéndose la difusión de los fluidos a través del tendón y disminuyendo esta capacidad con la edad.
- Mecánicos: Durante el movimiento de abducción del hombro (separación del cuerpo y elevación por encima de la horizontal) desde los 50º hasta aproximadamente los 100º, el manguito rotador roza con el borde anterior e inferior del acromion.
- El engrosamiento de la bolsa subacromial (bursitis) es un factor potencialmente desencadenante del rozamiento de las estructuras que recorren el arco coroacromial al disminuir el espacio disponible en el canal para que el tendón supraespinoso se mueva sin fricción.
- Degenerativas: Por el desgaste ocasionado a lo largo de los años, más frecuentemente a partir de los 45-50 años.
Síntomas
El síndrome subacromial se caracteriza por ser insidioso y progresivo. No se presenta de repente, empieza con un dolor leve que con el tiempo puede desembocar en impotencia funcional y dolor agudo. El dolor es sordo con sensación de fatiga, de aparición nocturna pudiendo aparecer tanto en reposo como por un movimiento excesivo. En ocasiones puede descender hasta el codo.
Este dolor puede ser más intenso al levantar los brazos por encima de la cabeza o al llevar los brazos hacia la espalda, por ejemplo, al realizar movimientos ajustándose el sujetador.
Fuente: Dr. Diaz de Atauri, NIH
Fotos: Adam
Lesión del Bíceps
La tendinopatía del Bíceps es la afectación del tendón bíceps, concretamente la porción larga, por una tendinitis crónica (lo más frecuente), en el contexto de una patología crónica del manguito rotador o bien deberse a una rotura aguda tras un esfuerzo o un mal gesto.
Síntomas
- En las tendinopatías: Dolor en la parte delantera del hombro. Suele acentuarse al realizar determinados movimientos, como por ejemplo el levantar un objeto pesado con la palma de la mano y codo en extensión.
- En el caso de una rotura: Dolor agudo y sensación de desgarro en el momento de la lesión con disminución de fuerza del biceps. En la exploración clínica, sobre todo en hombres, se aprecia una deformidad característica conocida como «brazo de popeye» o «biceps caído».
Fuente: Dr. Diaz de Atauri, NIH
Tendinitis/Rotura del Manguito Rotador
a) Tendinitis y Tendinopatía Calcificante
Tendinopatía es el término general que se utiliza tanto para tendinitis como tendinosis. Mientras que la tendinitis implica inflamación del tendón, la tendinosis describe un tendón degenerado y lesionado.
La tendinitis calcificante es una entidad patológica de origen desconocido que se caracteriza por el depósito de calcio en los tendones del manguito rotador. Es más frecuentemente en mujeres entre 30 y 50 años pudiendo ser bilaterales en un 25%. Su diagnóstico es fundamentalmente radiológico. La curación espontánea puede ocurrir en el 90% de los casos pero en algunos casos puede causar crisis de dolor intenso (hombros hiperálgicos).
Causas
Las causas de la tendinopatía pueden ser varias. Se estima que las lesiones tendinosas representan 30-50% de todas las lesiones que se producen en el deporte.
Las actividades deportivas que se asocian con frecuencia a esta condición son los deportes de raqueta, la natación, los deportes de lanzamiento y el levantamiento de pesas. Cuando el atleta aumenta su nivel de actividad demasiado rápidamente o entrena durante largos periodos de tiempo, los grupos músculo-tendinosos pueden inflamarse. El resultado es: dolor, sensibilidad local e incapacidad para realizar movimientos con el hombro afecto.
Otras actividades como pintar, conducir o la carpintería y todas las que precisen elevar y girar el brazo hacia fuera, también pueden causar y/o agravar los síntomas. La tendinitis a menudo provoca dolor con acciones como peinarse, ponerse una chaqueta, meterse la camisa o dormir sobre el hombro o con el brazo sobre la cabeza. Esta patología puede provocar un dolor agudo, o puede ser crónica con un dolor sordo que dura varios meses.
Síntomas
Los síntomas varían de unos pacientes a otros. Los más comunes son el dolor y la sensibilidad alrededor del tendón afectado. Estos síntomas pueden ir acompañados de hinchazón cerca del tendón lesionado.
Con frecuencia los pacientes experimentan:
- Aumento de dolor y síntomas relacionados con la actividad.
- Un crujido cuando se utiliza el tendón, que en general es desagradable y doloroso.
- Empeoramiento de los síntomas durante la noche y al levantarse por la mañana.
- Rigidez de hombro.
- En el caso de las tendinitis calcificantes el dolor es más capricho y pueden aparecer distintos grados del mismo tanto en reposo como con las actividades e incluso puede presentarse de repente con un dolor muy severo y rigidez (hombro hiperálgico).
A menudo los síntomas de una tendinopatía de hombro están asociados con bursitis, caracterizada por la inflamación de la bursa subacromial.
b) Rotura Tendinosa
Cuando la tendinitis o la tendinosis se dejan evolucionar de forma progresiva y a lo largo del tiempo existe la posibilidad de que esa inflamación ocasione una degeneración importante en el tendón produciendo una rotura parcial (no completa tanto en el espesor como en su anchura a modo de un «ojal») o incluso un desgarro completo ocasionando una desconexión entre los 2 extremos del tendón.
Fuente: Dr. Diaz de Atauri, NIH y Familydoctor
Fotos: Adam
Síndromes Compresivos Canaliculares (del nervio Mediano y del nervio Cubital)
A) SÍNDROME TUNEL DEL CARPO
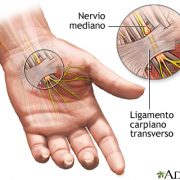
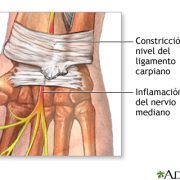
El síndrome del túnel carpiano es el atrapamiento o compresión del nervio mediano que va hacia la mano a su paso por un canal estrecho a la altura de la muñeca, constituido generalmente por unas estructuras óseas cerradas por un ligamento el «ligamento anular del carpo», que lo comprimen en la muñeca. Esta patología se suele dar más frecuentemente en mujeres con edades comprendidas entre los 40 y 50 años, en la mano dominante aunque también puede presentarse de forma bilateral. Es frecuente también en pacientes que realizan maniobras repetidas de agarre.
Causas
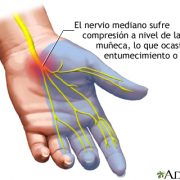 Entre las causas de su origen, la más frecuente es la desconocida, aunque esta patología puede ser secundaria a fracturas de muñeca previas y tenosinovitis (inflamación de la vaina de los tendones) de los flexores. Se presenta en pacientes que utilizan las manos en un movimiento repetitivo, trabajadores de fuerza o que utilizan máquinas vibratorias, que presentan artrosis, que han sufrido una fractura, pacientes que se están dializando o durante el último trimestre del embarazo.
Entre las causas de su origen, la más frecuente es la desconocida, aunque esta patología puede ser secundaria a fracturas de muñeca previas y tenosinovitis (inflamación de la vaina de los tendones) de los flexores. Se presenta en pacientes que utilizan las manos en un movimiento repetitivo, trabajadores de fuerza o que utilizan máquinas vibratorias, que presentan artrosis, que han sufrido una fractura, pacientes que se están dializando o durante el último trimestre del embarazo.
Síntomas
La presentación mas habitual del dolor es de inicio insidioso y predominantemente nocturna junto con «parestesias» (hormigueo, adormecimiento o ardor) en los 3 primeros dedos que al inicio ceden con la movilización. A medida que avanza, estos síntomas van apareciendo durante el día limitando las actividades de la mano y en los casos graves pudiendo llegar a presentar atrofia muscular y pérdida de fuerza progresiva con dificultad para trabajos finos.
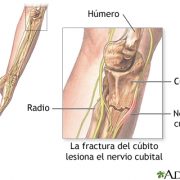
B) SÍNDROME DEL NERVIO CUBITAL EN EL CODO
El síndrome del nervio cubital es el atrapamiento o compresión del nervio cubital que va hacia la mano a su paso por un canal estrecho a la altura de la parte interna del codo, constituido generalmente por unas estructuras óseas cerradas por un ligamento y en este caso además por un tabique o fascia muscular, que lo comprimen a la altura del codo. Esta patología se suele dar más frecuentemente en mujeres con edades comprendidas entre los 40 y 50 años, en la mano dominante aunque también puede presentarse de forma bilateral. Es frecuente también en pacientes que realizan maniobras repetidas de agarre.
Causas
Entre las causas de su origen, una presión prolongada sobre el codo o una fractura o dislocación del codo y una presión prolongada sobre la base de la palma de la mano también puede dañar parte del nervio cubital.
Si se golpea el codo puede ocurrir dolor temporal y hormigueo de este nervio, produciendo la experiencia de golpear el «hueso de la risa» a la altura de esta articulación.
Síntomas
La presentación mas habitual del dolor es de inicio insidioso y predominantemente nocturna junto con «parestesias» (hormigueo, adormecimiento o ardor) en los 2 últimos dedos de la mano, que al inicio ceden con la movilización. A medida que avanza, estos síntomas van apareciendo durante el día limitando las actividades de la mano y en los casos graves pudiendo llegar a presentar atrofia muscular y pérdida de fuerza progresiva con dificultad para trabajos finos.
Fuente: Dr. Diaz de Atauri, NIH
Fotos: Adam
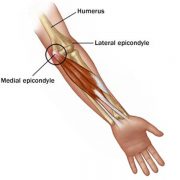
Epicondilitis (Codo de Tenista)
Es el dolor ocasionado en cara lateral (externa) de codo cerca del epicóndilo externo donde se originan los músculos extensores de la muñeca y los dedos.
La epicondilitis se produce por una progresiva degeneración de los tendones extensores en el codo que, en estadios iniciales, suele tener picos inflamatorios. Esta es una patología que se suele dar de igual manera tanto en mujeres como en hombres.
Causas
De causa desconocida a menudo se debe a trabajos manuales con movimientos repetitivos (sobrecarga laboral) o en jóvenes deportistas (codo de tenista). Se cree que se debe a microtraumatismos en la inserción muscular que no llegan a cicatrizar de forma adecuada y sobre esas cicatrices en falso se producen nuevas roturas produciendo la aparición de un tejido vascular que es el causante del dolor.
Síntomas
En la exploración clínica presentan dolor a la palpación de epicóndilo y que aumenta a la extensión de muñeca contra resistencia; por ejemplo al levantar un peso, abrir una puerta, etc.
Fuente: Dr. Diaz de Atauri, NIH
Fotos: Adam
Epitrocleítis (Codo de Golfista)
Es el dolor ocasionado en cara medial (interna) del codo cerca del epicóndilo externo donde se originan los músculos flexores de la muñeca y los dedos.
La epitrocleitis se produce por una progresiva degeneración de los tendones flexores en el codo que, en estadios iniciales, suele tener picos inflamatorios. Esta es una patología que se suele dar de igual manera tanto en mujeres como en hombres.
Causas
De causa desconocida a menudo se debe a trabajos manuales con movimientos repetitivos (sobrecarga laboral) o en jóvenes deportistas (codo de golfista). Se cree que se debe a microtraumatismos en la inserción muscular que no llegan a cicatrizar de forma adecuada y sobre esas cicatrices en falso se producen nuevas roturas produciendo la aparición de un tejido vascular que es el causante del dolor.
Síntomas
En la exploración clínica presentan dolor a la palpación de epitróclea y que aumenta a la flexión de la muñeca contra resistencia; por ejemplo al sostener un peso con la palma hacia arriba, llevar bolsa de la compra, etc.
Fuente: Dr. Diaz de Atauri, NIH y Familydoctor
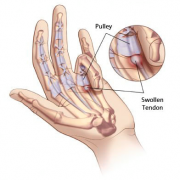
Dedo en resorte (mano)
Ocurre cuando un dedo o el pulgar se queda atascado en una posición doblada (en flexión), como si estuviera apretando un gatillo. Una vez que se desatasca, el dedo saltará hacia fuera, como cuando se suelta un gatillo.
Causas
Los tendones que mueven el dedo se deslizan a través de una vaina tendinosa (túnel) a medida que se dobla el dedo.
- Si el túnel se inflama, tiene una protuberancia o se hincha, el tendón no puede deslizarse suavemente a través del túnel.
- Cuando no puede deslizarse suavemente, el tendón puede atorarse cuando uno trata de enderezar el dedo.
Síntomas
- Su dedo está rígido o bloqueado en una posición doblada.
- Usted tiene chasquidos o crujidos dolorosos al doblar y enderezar el dedo.
- Sus síntomas son peores en la mañana.
- Usted tiene una protuberancia sensible en la palma de la mano en la base del dedo.
El dedo en resorte puede ocurrir tanto en niños como en adultos. Es más común en personas que:
- Tienen más de 45 años.
- Son de sexo femenino.
- Tienen diabetes, artritis reumatoidea o gota.
- Realizan trabajos o actividades que requieren agarre repetitivo de las manos.
Fuente: Dr. Diaz de Atauri, NIH
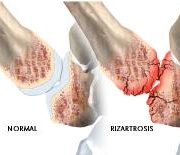
Artrosis de la mano (Rizartrosis)
La rizartrosis es la artrosis de la articulación trapecio-metacarpiana, entre el trapecio y el 1er metacarpiano (en la base del pulgar). La rizartrosis se puede presentar de forma aislada o con artrosis en otras localizaciones.
Causas
Esta patología se da más frecuentemente en mujeres postmenopaúsicas y en trabajadores manuales. En algunos casos la inestabilidad en una articulación o la existencia de una lesión previa puede contribuir al desgaste de la misma.
Síntomas
Presentan en la exploración dolor y tumefacción a nivel de la articulación trapecio-metacarpiana, y disminución del espacio entre el 1º y 2º metacarpiano, con dolor que aumenta al hacer la pinza y a la presión local. En fases agudas de dolor puede ocasionar una gran limitación funcional.
Fuente: Dr. Diaz de Atauri, NIH
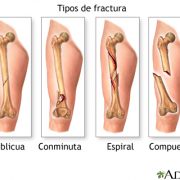
Fracturas de las extremidades
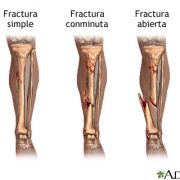 Se llama fractura a la rotura de la continuidad del hueso. Los principales motivos que originan una fractura suelen ser por la torsión/tracción brusca y el impacto directo en carga para la extremidades inferiores y como resultado de una caída en las extremidades superiores. El impacto directo puede originar fracturas por compresión en la zona de cartílago articular. Estas últimas suponen un mayor daño articular y pueden comprometer la viabilidad del cartílago.
Se llama fractura a la rotura de la continuidad del hueso. Los principales motivos que originan una fractura suelen ser por la torsión/tracción brusca y el impacto directo en carga para la extremidades inferiores y como resultado de una caída en las extremidades superiores. El impacto directo puede originar fracturas por compresión en la zona de cartílago articular. Estas últimas suponen un mayor daño articular y pueden comprometer la viabilidad del cartílago.
Causas
La principal causa de una fractura suele ser un traumatismo. Pueden darse fracturas patológicas en lugares donde el hueso esté debilitado por un proceso o enfermedad.
Las cargas cíclicas y repetidas sobre un hueso pueden producir las llamadas fracturas por estrés. Se distinguen dos tipos:
- Fracturas por fatiga: Las causas suelen ser realizar una actividad estresante o una actividad nueva para la persona. Son frecuentes en militares, bailarines y en corredores.
- Fracturas por insuficiencia: Hay multitud de causas como la artritis reumatoides, la osteoporosis, la enfermedad de Paget, la osteomalacia o raquitismo, el hiperparatiroidismo, la osteodistrofia renal, la osteogénesis imperfecta, la osteoporosis, la displasia fibrosa o la irradiación.
Síntomas
Dolor, inflamación, hematoma, deformidad secundaria y desplazamiento.
Fuente: Dr. Diaz de Atauri, NIH
Fotos: Adam
Fracturas Vertebrales Osteoporóticas
Son las fracturas de las vértebras, que son los huesos de la columna vertebral.
¿Qué es?
 La osteoporosis es la causa más común de este tipo de fractura. La osteoporosis es una enfermedad en la cual los huesos se vuelven frágiles. Generalmente, el hueso pierde calcio y otros minerales. Además de la osteoporosis existen otras causas como:
La osteoporosis es la causa más común de este tipo de fractura. La osteoporosis es una enfermedad en la cual los huesos se vuelven frágiles. Generalmente, el hueso pierde calcio y otros minerales. Además de la osteoporosis existen otras causas como:
- Traumatismos en la espalda.
- Tumores que comenzaron en el hueso o se diseminaron al hueso desde alguna otra parte.
- Tumores que comienzan en la columna, como el mieloma múltiple.
Tener múltiples fracturas de las vértebras puede llevar a cifosis que una curvatura de la columna vertebral más pronunciada, hacia delante y en forma de joroba.
¿Cuáles son los síntomas?
Es posible que las fracturas por compresión también ocurran repentinamente, lo cual puede causar dolor de espalda intenso:
- El dolor se siente sobre todo en la parte media hacia abajo de la columna vertebral, pero también puede sentirse en los costados o al frente.
- El dolor es agudo y se siente como «una puñalada». Puede ser incapacitante y tarda de semanas a meses en desaparecer.
Es posible que las fracturas por compresión, debidas a la osteoporosis no causen ningún síntoma al principio y o bien son progresivamente dolorosas o bien con más frecuencia, se descubren cuando se realizan radiografías de la columna por otras razones. Con el tiempo, se pueden presentar los siguientes síntomas:
- Dolor de espalda que comienza lentamente, el cual empeora al caminar pero no se siente al descansar.
- Pérdida de estatura con el tiempo.
- Postura encorvada o cifosis, también llamada «joroba de viuda».
 La presión sobre la médula espinal por la postura encorvada puede en raras ocasiones producir:
La presión sobre la médula espinal por la postura encorvada puede en raras ocasiones producir:
- Entumecimiento
- Hormigueo
- Debilidad
- Dificultad para caminar
- Pérdida del control de esfínteres
¿Cómo se diagnostica?
El médico llevará a cabo un examen físico, el cual puede revelar:
- Joroba o cifosis.
- Sensibilidad sobre las vértebras o huesos afectados.
- Una radiografía de la columna muestra al menos una vértebra comprimida más corta que las otras.
Otros exámenes que se pueden hacer:
- Examen de la densidad ósea para detectar osteoporosis.
- Un escáner (TAC) o una resonancia magnética (RM).
¿Cómo se trata?
La mayoría de los aplastamientos vertebrales se ven en ancianos con osteoporosis. Estas fracturas generalmente no ocasionan lesión a la médula espinal. La afección se trata por lo regular con medicamentos y suplementos de calcio para prevenir más fracturas.
El dolor se puede tratar con:
- Analgésicos
- Reposo en cama
Otros tratamientos pueden abarcar:
- Corsés para la espalda, pero pueden debilitar más los huesos e incrementar el riesgo de más fracturas.
- Fisioterapia para mejorar el movimiento y la fuerza alrededor de la columna.
- Un medicamento llamado calcitonina para ayudar a aliviar el dolor óseo.
La cirugía se puede hacer si usted tiene dolor intenso e incapacitante de más de 6-8 semanas que no mejora con otros tratamientos o bien, dependiendo del caso antes. La cirugía puede incluir:
- Vertebroplastia
- Cifoplastia
- Implante intravertebral SpineJack®
- Artrodesis vertebral
Si la fractura se debe a un tumor, se puede realizar además una biopsia para extraer algo de hueso.
Después de la cirugía, se puede necesitar:
¿Qué pronóstico tiene?
La mayoría de los aplastamientos vertebrales debidos a una lesión sanan en 10 a 12 semanas con reposo, uso de corsé y medicamentos para el dolor. Sin embargo, la recuperación puede llevar más tiempo si le practicaron una cirugía.
Las fracturas debido a osteoporosis generalmente se vuelven menos dolorosas con reposo y analgésicos, aunque algunas pueden causar dolor prolongado (crónico) y discapacidad.
Los medicamentos para tratar la osteoporosis pueden ayudar a prevenir fracturas futuras; sin embargo, no pueden neutralizar el daño que ya ha ocurrido.
Para los aplastamientos vertebrales a causa de un tumor, el pronóstico depende del tipo de tumor involucrado. Los tumores que comprometen la columna abarcan:
- Cáncer de mama
- Cáncer de pulmón
- Linfoma
- Cáncer de próstata
Posibles complicaciones
Las complicaciones pueden abarcar:
- Incapacidad de los huesos para fusionarse después de la cirugía
- Pérdida de altura o deformidad de la misma joroba
- Compresión de la médula espinal o de la raíz de un nervio
Fuente: Dr. Diaz de Atauri, NIH y Familydoctor
Fotos: Dr. Diaz de Atauri
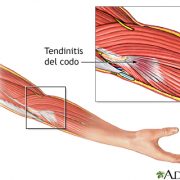
Patologías de los tendones
Es la inflamación, irritación e hinchazón de un tendón, la estructura fibrosa que une el músculo con el hueso. En muchos casos, también se presenta tendinosis (degeneración del tendón).
Causas
La tendinitis puede ocurrir como resultado de una lesión o sobrecarga. También puede ocurrir con la edad a medida que el tendón pierde elasticidad. Las enfermedades generalizadas (sistémicas), como la artritis reumatoidea o la diabetes, también pueden ocasionar tendinitis.
La tendinitis puede ocurrir en cualquier tendón. Los sitios comúnmente afectados son:
- El codo
- El talón (tendinitis aquílea)
- El hombro
- La muñeca
Lesiones Condrales
Son las lesiones en el cartílago articular que es un tejido que permite el movimiento entre dos superficies óseas sin dolor al evitar la mayor parte de la fricción. Las lesiones se pueden clasificar en función de la extensión y de la profundidad.
Según la extensión de la afectación del cartílago se clasifican en focales (fracturas osteocondrales, osteocondritis) o extensas (lesiones degenerativas que se inician a nivel del cartílago, extendiéndose hasta asociarse afectación ósea (osteofitos, esclerosis) debiendo hablar entonces de artrosis.
Según la profundidad de la afectación del cartílago se clasificarían el lesiones superficiales: condropatía grados I, II, lesiones de profundidad medial: condropatía grado III y lesiones de todo el espesor del cartílago: condropatía de grado IV.
Causas
Enfermedades o microtraumatismos repetidos pueden degenerar el ambiente biológico del cartílago (células y matriz extracelular) conduciendo a estas lesiones condrales. Estas también pueden ser ocasionadas por traumatismos o procesos de desgaste.
Síntomas
Entre los síntomas principales de estas lesiones condrales destacan el dolor articular, inflamación-derrames, chasquidos y bloqueos articulares.
Existen 2 casos muy típicos:
- Condromalacia Rotuliana
- Osteocondritis disecante
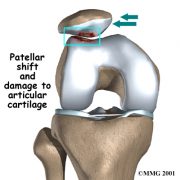
a) Condromalacia Rotuliana
La condromalacia significa «reblandecimiento del cartílago» y es una definición anátomo-patológica, ya que la alteración del cartílago puede ir con o sin clínica dolorosa. En la condropatía la lesión anátomo-patológica es la responsable por sí sola de la clínica dolorosa. Se entiende por condromalacia rotuliana dolor en la cara anterior de la rodilla, que aumenta a la sedestación prolongada, al bajar escaleras, cuestas, y que presenta «chasquidos» articulares y episodios de pseudobloqueos y fallos. Es más frecuente en mujeres jóvenes, con frecuencia bilateral y entre las causas figuran la mecánica (desalineación) postraumática, inflamatoria, degenerativa y post-inmovilización. Esta patología está clasificada en cuatro niveles:
- Condromalacia de grado I: se aprecia reblandecimiento del cartílago.
- Condromalacia de grado II: fisuras leves.
- Condromalacia de grado III: fisuras que afectan a la mitad del espesor del cartílago
- Condromalacia de grado IV: erosión hasta el hueso.
Causas
La causa más habitual es el desplazamiento de la rótula de forma lateral durante la maniobra de flexión y extensión ocasionando un roce con la parte distal del fémur. Entre las causas, se encuentran un mal alineamiento rotuliano, debilidad en la musculatura adyacente o exceso de actividades que fuerzan la rótula como saltar o correr.
Síntomas
- Inflamación intermitente: a menudo este es el único síntoma. Se debe a fragmentos libres, desprendidos del cartílago, que dentro de la articulación irritan la sinovial, que responde produciendo más líquido sinovial (derrame).
- Dolor: pueden experimentar dolor durante caminatas largas, subiendo y bajando escaleras o al estar sentados durante un tiempo prolongado «claudicación de butaca».
- Pérdida de estabilidad ocasional.
- Bloqueo: los fragmentos libres pueden bloquear la rodilla al flexionar.
- Ruido: la rodilla puede hacer ruido (crepitus) durante el movimiento, especialmente si está dañado el cartílago en la parte posterior de la rótula.
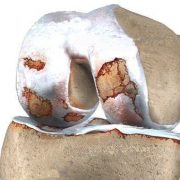
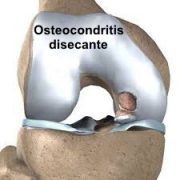
b) Osteocondritis Disecante
Se trata de una patología donde se presenta la separación de un fragmento de cartílago con su hueso subcondral. Tiene su origen en una necrosis avascular del hueso subcondral, que provoca una fibrilación y reblandecimiento del cartílago. Al no haber revascularización, el fragmento óseo se separa del hueso sano. Es más frecuente en varones entre 15-20 años y en el 85% de los casos afecta al cóndilo femoral interno. Suele ser mayormente unilateral.
Causas
Entre los factores, se citan infartos óseos por embolias y alteraciones en el proceso de osificación, En el 45-50% de los casos se presenta por antecedentes traumáticos. El fragmento osteocondral puede ser estable o inestable. También puede presentarse en forma de cuerpo libre articular.
Síntomas
Aunque suele empezar durante la adolescencia, los primeros síntomas pueden no aparecer hasta los primeros años de la edad adulta.
En caso de estabilidad del fragmento, puede presentar dolor y derrames con una mancha en rotación externa antiálgica. En caso de inestabilidad del fragmento, pued apreciarse chasquidos, sensación de inestabilidad y pseudobloqueos que, en caso de desprenderse el fragmento de la articulación en forma de cuerpo libre, puede condicionar bloqueos articulares.
Fuente: Dr. Diaz de Atauri, UCA
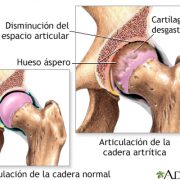
Artrosis de Cadera (Coxartrosis)
La coxartrosis es la artrosis o el desgaste del cartílago de la cadera. Cada cadera soporta el 50% del peso corporal y cada lesión o actividad que modifica esta distribución puede producir una progresión mayor de un lado respecto al contrario. Como lesión degenerativa que es, la padeceremos toda la población si bien es mas frecuente su presentación a partir de los 50-55 años sin diferencia por sexos.
Causas
La causa más frecuente es degenerativa, se debe en un 50% a factores genéticos que nos predisponen a padecerla y el 50% restante obedece a las siguientes causas:
- Traumatismos.
- Enfermedades sistémicas.
- Actividad deportiva.
- Infecciones.
- Osteonecrosis.
Síntomas
El dolor no se produce de forma aguda, más bien es progresivo e insidioso. Normalente el paciente refiere «rigidez» matutina que precisa de un lapso de tiempo más o menos prolongado para «calentar», que duele con la actividad y que se alivia con el reposo y que progresivamente ocasiona una limitación y restricción de la movilidad de la articulación.El dolor con el paso del tiempo afecta progresivamente a las actividades cotidianas y al descanso nocturno.
Fuente: Dr. Diaz de Atauri
Fotos: Adam
Rotura de Menisco
 Los meniscos (interno y externo) son estructuras de tejido fibrocartilaginoso situados sobre las mesetas tibiales. Distribuyen las fuerzas en la rodilla y las cargas que se ejercen sobre las superficies articulares de la rodilla. También estabilizan la rodilla y disminuyen la fricción. En las lesiones meniscales se producen desgarros o roturas que son producidos por diversas causas.
Los meniscos (interno y externo) son estructuras de tejido fibrocartilaginoso situados sobre las mesetas tibiales. Distribuyen las fuerzas en la rodilla y las cargas que se ejercen sobre las superficies articulares de la rodilla. También estabilizan la rodilla y disminuyen la fricción. En las lesiones meniscales se producen desgarros o roturas que son producidos por diversas causas.
Causas
En los pacientes jóvenes las causas de estos desgarros pueden ser traumáticas debido a giros bruscos de la rodilla con el pie apoyado, al estar la rodilla soportando una carga y los meniscos encontrarse comprimidos entre el fémur y la tibia. En los pacientes de edad avanzada, los desgarros suelen ser por motivos degenerativos.
Síntomas
En el momento que se produce un desgarro, puede oírse un chasquido, acompañado de un dolor intenso, además de un derrame e inflamación. La rodilla también se puede bloquear y presenta una sensación de inestabilidad.
Fuente: Dr. Diaz de Atauri, UCA
Fotos: Adam
Quiste de Baker
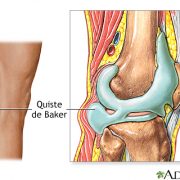 Es una acumulación de líquido articular (líquido sinovial) que forma un quiste detrás de la rodilla.
Es una acumulación de líquido articular (líquido sinovial) que forma un quiste detrás de la rodilla.
Causas
El quiste de Baker es causado por la hinchazón en la rodilla. Dicha hinchazón se debe a un aumento del líquido que lubrica la articulación de la rodilla (líquido sinovial). Cuando la presión se acumula, el líquido protruye hacia la parte posterior de la rodilla.
El quiste de Baker comúnmente ocurre con:
- Una ruptura en el cartílago del menisco de la rodilla.
- Artrosis de la rodilla (en adultos mayores).
- Artritis reumatoidea.
- Otros problemas de la rodilla.
Síntomas
Un quiste grande puede causar algo de molestia o rigidez, pero generalmente no tiene ningún síntoma. Puede haber una hinchazón dolorosa o indolora detrás de la rodilla.
El quiste se puede sentir como un globo lleno de agua. Algunas veces, el quiste se puede abrir (romper) y causar dolor, inflamación y hematoma en la parte posterior de la rodilla y la pantorrilla.
Es muy importante saber si el dolor o la hinchazón es causada por un quiste de Baker o un coágulo de sangre. Un coágulo sanguíneo (trombosis venosa profunda) también pueden ocasionar dolor, hinchazón y hematoma en la parte posterior de la rodilla y la pantorrilla. Un coágulo de sangre puede ser peligroso y requiere atención médica inmediata.
Fuente: Dr. Diaz de Atauri, NIH
Fotos: Adam
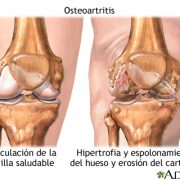
Artrosis de Rodilla (Gonartrosis)
La gonartrosis es la artrosis o el desgaste del cartílago de la rodilla. Cada rodilla soporta el 50% del peso corporal y cada lesión o actividad que modifica esta distribución puede producir una progresión mayor de un lado respecto al contrario. Como lesión degenerativa que es, la padeceremos toda la población si bien es mas frecuente su presentación a partir de los 50-55 años sin diferencia por sexos.
Causas
La causa más frecuente es degenerativa, se debe en un 50% a factores genéticos que nos predisponen a padecerla y el 50% restante obedece a las siguientes causas:
- Traumatismos y sus secuelas.
- Enfermedades sistémicas.
- Actividad deportiva.
- Infecciones.
- Osteonecrosis.
Síntomas
El dolor no se produce de forma aguda, más bien es progresivo e insidioso. Normalente el paciente refiere «rigidez» matutina que precisa de un lapso de tiempo más o menos prolongado para «calentar», que duele con la actividad y que se alivia con el reposo y que progresivamente ocasiona una limitación y restricción de la movilidad de la articulación. El dolor con el paso del tiempo afecta progresivamente a las actividades cotidianas y al descanso nocturno.
Fuente: Dr. Diaz de Atauri
Fotos: Adam
Acortamiento de Isquiotibiales (Fascitis plantar, tendinitis Aquílea, Metatarsalgia por apoyo y Neuroma de Morton)
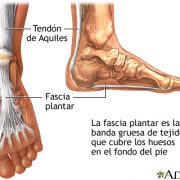
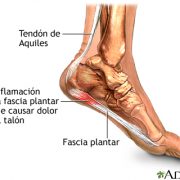
a) Fascitis Plantar
La fascia plantar es una banda de tejido, muy similar a un tendón, que empieza en el talón y recorre la planta del pie. Se conecta a cada uno de los huesos que forman la almohadilla del pie. La fascia plantar funciona como una banda de caucho entre el talón y la almohadilla del pie para formar el arco del pie. Si la banda es corta, tendrá un arco alto, y, si la banda es larga, tendrá un arco bajo, lo que algunas personas llaman pie plano. Una almohadilla de grasa en el talón cubre la fascia plantar para ayudar a absorber el impacto que se produce al caminar. El daño a la fascia plantar puede ser una causa de dolor en el talón.
Causas
A medida que una persona envejece, la fascia plantar se parece menos a una banda de caucho y más a una cuerda que no se estira muy bien. La almohadilla de grasa en el talón se torna más delgada y no puede absorber tanto el impacto que se produce al caminar. El impacto adicional daña la fascia plantar y podría hacer que se hinche, desgarre o tenga hematomas. Es posible que note un moretón o hinchazón en el talón.
Otros factores de riesgo de fascitis plantar incluyen:
- Sobrepeso y obesidad.
- Diabetes.
- Pasar la mayor parte del día de pie.
- Tornarse muy activo en un período breve.
- Tener pie plano o un arco alto.
Síntomas
Generalmente el síntoma más común es el dolor en el talón, aunque también puede extenderse a la planta del pie produciendo, en ocasiones, sensación de ardor. Este dolor suele ser más intenso al dar los primeros pasos después de levantarse de la cama o después de haber descansado durante un rato. También suele ser más intenso después de realizar una actividad física o al subir las escaleras.
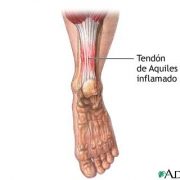
b) Tendinitis Aquílea
Es una afección que ocurre cuando el tendón que conecta la parte posterior de la pierna al talón se inflama y duele cerca de la parte inferior del pie. Este tendón se denomina tendón de Aquiles. Le permite empujar con su pie hacia abajo. Usamos el tendón de Aquiles al caminar, correr y saltar.
Causas
Hay dos músculos grandes en la pantorrilla. Ellos generan la fuerza necesaria para empujar el pie o pararse en los dedos de los pies. El gran tendón de Aquiles conecta estos músculos al talón. El dolor de talón casi siempre se debe a un uso excesivo del pie. En raras ocasiones, es causado por una lesión.
La tendinitis debida a sobrecarga es más común en personas jóvenes. Puede ocurrir en caminadores, corredores u otros atletas.
La tendinitis aquílea puede ocurrir más probablemente si:
- Hay un incremento repentino en la cantidad o intensidad de una actividad.
- Los músculos de la pantorrilla están muy tensos (no están estirados).
- Si se corre sobre superficies duras, como el concreto.
- Si se corre con mucha frecuencia.
- Si se salta mucho (por ejemplo jugando baloncesto).
- Si se no usa un calzado que le dé a sus pies un soporte apropiado.
- Si su pie repentinamente se voltea hacia dentro o hacia fuera.
La tendinitis a raíz de artritis es más común en personas de mediana edad y adultos mayores. Se puede formar un crecimiento o espolón óseo en la parte posterior del talón. Eso puede irritar el tendón de Aquiles y causar dolor e hinchazón. El pie plano pone más tensión sobre el tendón.
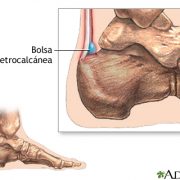
La bursitis retrocalcánea es una inflamación de la bursa ubicada detrás del hueso del talón. La bursa es un saco lleno de líquido que actúa como un cojín y lubricante entre los tendones y músculos que se deslizan sobre el hueso. El uso excesivo o repetitivo del tobillo al caminar, correr o saltar en exceso, puede causar que esta bolsa se irrite e inflame. Los síntomas de bursitis pueden ser dolor en el talón, especialmente al caminar, correr o al tocar el área del tobillo.
Síntomas
Los síntomas incluyen dolor en el talón y a lo largo del tendón al caminar o al correr. El área puede sentirse dolorida y rígida en la mañana.
El tendón puede doler al tacto o al moverlo. El área puede estar hinchada y caliente. Puede tener dificultad para pararse en un dedo del pie.
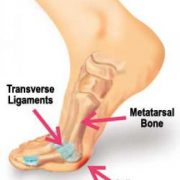
c) Metatarsalgia de Apoyo
La palabra “metatarsalgia” significa dolor en metatarsianos y con ella definimos en general al dolor en la parte anterior del pie y que se localiza alrededor de las cabezas y articulaciones metatarsofalángicas. Es la localización más frecuente de dolor en el pie.
Causas
Las metatarsalgias engloban a múltiples patologías que pueden producir dolor localizado en el antepié y que se engloban en tres grupos:
- metatarsalgias de origen mecánico: debido a la sobrecarga de las cabezas de los metatarsianos por tener pies cavos, pies equinos; síndromes de insuficiencia del primer radio como index minus, metatarso varo, pie plano, atrofia de la grasa plantar, debilidad de los músculos intrínsecos del pie por la edad y uso de zapatos inadecuados; síndromes de sobrecarga del primer radio hallux rigidus, sesamoiditis; síndromes de insuficiencia de los radios medios con una sobrecarga del primer y del quinto metatarsianos secundario y otros.
- metatarsalgia por enfermedades localizadas en el antepié: a nivel óseo necrosis, fracturas, tumores, osteítis; a nivel articular artritis, osteocondritis; a nivel de partes blandas neuroma de Morton, bursitis, verrugas, hiperqueratosis; afecciones ungueales y periungueales.
- metatarsalgia por enfermedades generalizadas: por patologías neurológicas síndrome del canal tarsiano, algodistrofias, ciáticas; por enfermedades vasculares, alteraciones metabólicas, gota, diabetes.
Síntomas
El síntoma común a todas las metatarsalgias y que es lo que define la patología es el dolor en el antepié. Posteriormente, cada enfermedad o síndrome que provoca la metatarsalgia tendrá sus síntomas y signos más específicos.
Las metatarsalgias mecánicas son debidas a la sobrecarga de los metatarsianos segundo al quinto y donde se suele apreciar la presencia de hiperqueratosis plantar, más conocida como callosidades que aparecen en las zonas de hiperpresión.
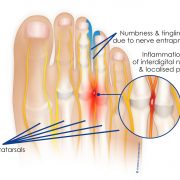
d) Neuroma de Morton
Si a veces siente que «camina sobre una canica« y tiene dolor persistente en la bola del pie, es posible que tenga una afección denominada neuroma de Morton.
El neuroma de Morton se desarrolla más frecuentemente entre el tercer y cuarto dedo del pie, generalmente como respuesta a una irritación, un traumatismo o presión excesiva. La incidencia del neuroma de Morton es 8 a 10 veces mayor en las mujeres que en los hombres.
Causas
No es un tumor, sino un engrosamiento del tejido que rodea el nervio digital que se extiende a los dedos del pie. Esto ocurre porque el nervio pasa por debajo del ligamento que se conecta con los huesos del dedo del pie (metatarsianos) en el antepié. Estos microtraumatismos pueden ser favorecidos por los calzados muy estrechos, tacones altos, sobrepeso, bipedestación y marchas prolongadas.
Síntomas
Patología del Pie (Pie Plano, Juanetes, Dedo en Martillo)
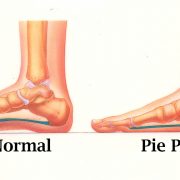
a) Pie plano
Es la pérdida del arco plantar, estando toda la superficie del pie en contacto con el suelo al estar en reposo.
Causas
El pie plano es una afección común. Es normal en bebés y niños pequeños. Los pies planos ocurren debido a que los tejidos que sostienen las articulaciones en el pie (los ligamentos y los tendones) están flojos.
A medida que los niños crecen, los tejidos se tensan y forman un arco, lo cual tiene lugar cuando el niño tiene 2 o 3 años de edad. La mayoría de las personas tiene arcos normales cuando son adultas. Sin embargo, es posible que en algunas personas este arco nunca se forme.
Algunas afecciones hereditarias pueden causar tendones flojos.
- El sindrome de Ehlers-Danlos
- El sindrome de Marfan
Las personas que nacen con estas afecciones pueden tener pie plano.
El envejecimiento, las lesiones o una enfermedad pueden causar daño a los tendones y provocar que se desarrolle pie plano en una persona a quien ya se le han formado los arcos. Este tipo de pie plano sólo puede ocurrir en un lado. También la insuficiencia del tendón tibial posterior puede ocasionarlo.
En raras ocasiones, los pies planos dolorosos en los niños pueden ser causados por una afección en la cual dos o más de los huesos en el pie crecen unidos o se fusionan. Esta afección se denomina coalición tarsiana.
Síntomas
La mayoría de los pies planos no causa dolor ni otros problemas. Los niños pueden tener dolor en el pie, el tobillo o la parte inferior de la pierna y deben ser evaluados por un médico si esto ocurre.
Los síntomas en los adultos pueden abarcar pies arqueados o cansados después de períodos prolongados estando de pie o practicando deportes.
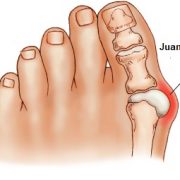
b) Hallux Valgus
El Hallux valgus es una deformidad del pie consistente en una desviación del dedo gordo hacia los dedos pequeños. Popularmente es conocido como juanete, aunque probablemente, el juanete hace más referencia al bulto que presenta esta patología por la prominencia de la cabeza del primer metatarsiano en el borde medial del pie, y a la exostosis o crecimiento óseo, que suele asociarse a esta patología, aunque también puede aparecer esta exostosis en otras patologías del pie como el Hallux rigidus.
Causas
Los juanetes son más comunes en las mujeres que en los hombres. El problema puede ser hereditario. Las personas que nacen con huesos anormales en los pies son más propensas a formar un juanete.
El uso de zapatos de punta estrecha y tacón alto puede llevar a la formación de un juanete.
La afección puede volverse dolorosa a medida que la protuberancia empeora. En la base del dedo gordo crece hueso extra y un saco lleno de líquido.
Las causas que pueden provocar la deformidad son múltiples y diferentes según los pacientes, pero las mas frecuentes son las de carácter hereditario como la predisposición genética o las alteraciones anatómicas del pie: pie plano, metatarso varo, etc…, asociadas a la degeneración musculoesquelética por la edad y por el uso de calzado poco adecuado como calzados estrechos, puntiagudos o con tacones, sobre todo en las mujeres.
Síntomas
- Piel callosa y enrojecida a lo largo del borde interno del dedo gordo.
- Una protuberancia ósea en este sitio.
- Dolor sobre la articulación que empeora con la presión de los zapatos.
- El dedo gordo rota en dirección hacia los otros dedos y se puede llegar a montar sobre el segundo dedo.
Puede ser una patología bien tolerada que apenas da síntomas o, por el contrario, puede producir dolor de intensidad y de localización diversas. Este dolor es producido por el roce del calzado, generando inflamación (bursitis) y dolor a varios niveles (articulación metatarso-falángica, planta del pie, dolor a nivel de las cabezas de los metatarsianos, metatarsalgia por la sobrecarga de éstos al fallar el apoyo del primer dedo (insuficiencia de primer radio), dolor y deformidad en los dedos pequeños (dedos en martillo, dedos en garra), por el desplazamiento del primer dedo o dolor producido por otro tipo de causas.
c) Deformidades de los Dedos
Existen distintos tipos de deformidades de los llamados dedos menores del pie, es decir, del segundo al quinto dedo y, aunque popularmente se engloban todas dentro de la denominación de “dedos en martillo”, específicamente se distinguen:
- Dedo en martillo:El dedo del pie en martillo es una afección por la que un dedo del pie se dobla hacia
 abajo como una garra. Uno puede nacer con un dedo del pie en martillo o desarrollarlo por el uso de zapatos cortos y angostos. Los síntomas del dedo del pie en martillo son dolor de pie, formación de callosidades en la planta del pie o callos en la parte de arriba del dedo afectado.El dedo del pie es forzado a estar en una posición flexionada. Los músculos y los tendones en el dedo se aprietan y se vuelven más cortos. La afección puede estar presente al nacer (congénita) o desarrollarse con el paso del tiempo. En raras ocasiones, todos los dedos del pie están afectados. Esto puede ser causado por un problema con los nervios o la médula espinal. El tratamiento de los casos leves y en los niños puede incluir la manipulación del pie y colocación de una férula en el dedo del pie afectado. Los casos más severos pueden requerir cirugía para enderezar la articulación del dedo del pie. La articulación de la mitad del dedo del pie está doblada. La parte final del dedo del pie se dobla hacia abajo en una deformidad similar a una garra. Al principio, se puede mover y estirar el dedo, pero con el tiempo, se limita y duele. Con frecuencia, se forma un callo sobre la parte superior del dedo del pie y se detecta una callosidad en la planta del pie. Caminar o usar zapatos puede ser doloroso.
abajo como una garra. Uno puede nacer con un dedo del pie en martillo o desarrollarlo por el uso de zapatos cortos y angostos. Los síntomas del dedo del pie en martillo son dolor de pie, formación de callosidades en la planta del pie o callos en la parte de arriba del dedo afectado.El dedo del pie es forzado a estar en una posición flexionada. Los músculos y los tendones en el dedo se aprietan y se vuelven más cortos. La afección puede estar presente al nacer (congénita) o desarrollarse con el paso del tiempo. En raras ocasiones, todos los dedos del pie están afectados. Esto puede ser causado por un problema con los nervios o la médula espinal. El tratamiento de los casos leves y en los niños puede incluir la manipulación del pie y colocación de una férula en el dedo del pie afectado. Los casos más severos pueden requerir cirugía para enderezar la articulación del dedo del pie. La articulación de la mitad del dedo del pie está doblada. La parte final del dedo del pie se dobla hacia abajo en una deformidad similar a una garra. Al principio, se puede mover y estirar el dedo, pero con el tiempo, se limita y duele. Con frecuencia, se forma un callo sobre la parte superior del dedo del pie y se detecta una callosidad en la planta del pie. Caminar o usar zapatos puede ser doloroso. - Dedo en garra:Las personas normalmente adjudican la deformidad común del pie, o dedo en garra, al uso de
 calzado que aprieta los dedos, como el calzado que es muy corto o tacones altos. No obstante, el dedo en garra es generalmente el resultado de una lesión de los nervios provocada por enfermedades como la diabetes o el alcoholismo, que puede debilitar los músculos de los pies. Tener dedos en garra significa que sus dedos son como «garras», que escarban hacia las suelas del calzado y crean callosidades dolorosas. El dedo en garra empeora si no se realiza un tratamiento y se puede convertir en una deformidad permanente con el tiempo. Los síntomas más habituales son:
calzado que aprieta los dedos, como el calzado que es muy corto o tacones altos. No obstante, el dedo en garra es generalmente el resultado de una lesión de los nervios provocada por enfermedades como la diabetes o el alcoholismo, que puede debilitar los músculos de los pies. Tener dedos en garra significa que sus dedos son como «garras», que escarban hacia las suelas del calzado y crean callosidades dolorosas. El dedo en garra empeora si no se realiza un tratamiento y se puede convertir en una deformidad permanente con el tiempo. Los síntomas más habituales son:
- Los dedos se doblan hacia arriba (extensión) desde las articulaciones en la bola del pie.
- Los dedos se doblan hacia abajo (flexión) en las articulaciones medias hacia la suela del calzado.
- A veces, los dedos también se doblan hacia abajo en las articulaciones superiores, doblándose por debajo del pie.
- Se pueden desarrollar callos en la parte superior del dedo o por debajo de la bola del pie.
Fuente: Dr. Diaz de Atauri, NIH
Fotos: Adam